Qu'est-ce que l'athérome ou athérosclérose

Il s’agit de la perte d’élasticité des artères due à la sclérose, elle-même provoquée par l’accumulation de corps gras (essentiellement le mauvais cholestérol dit LDL) au niveau de la tunique interne (intima) des artères. Ce dépôt constitue alors l’athérome qui pourra aller de la simple plaque rétrécissant la lumière artérielle (sténose) jusqu’à l’oblitération du vaisseau (thrombose).
Il convient en premier lieu de connaître la structure d’une artère. Celle-ci est composée de trois tuniques : l’interne ou intima est directement en contact avec le sang, la média ou tunique musculaire est composée de fibres musculaires lisses qui permettent l’élasticité du vaisseau et enfin, l’adventice ou tunique externe composée de tissu conjonctif.
Toutes les artères du corps peuvent être atteintes par l’athérome mais surtout les artères de gros et de moyen calibre : l’aorte et les artères des membres, les carotides, les artères rénales, les artères coronaires, les artères digestives.
L’athérome va progressivement infiltrer l’intima puis la média avec un processus de calcification par dépôt de carbonate de calcium et de cristaux de cholestérol LDL.
Ce processus par épaississement et envahissement de la lumière artérielle est susceptible d’entrainer une oblitération progressive de l’artère avec pour conséquence la privation de sang oxygéné pour l’organe irrigué par cette artère.
La séquence pathologique est la suivante : la plaque demeure d’abord lisse puis peut s’ulcérer et alors entrainer la migration en aval de débris d’athérome ou l’adhésion de minuscules caillots. A un stade ultérieur, la média envahie se décolle et vient progressivement obstruer la lumière de l’artère. Le déficit circulatoire entraine alors une ischémie dans divers territoires (cerveau, cœur, membres, organes viscéraux). La privation circulatoire entraine un infarctus.
Parfois l’athérome entraine par rupture de la média et nécrose de cette tunique une dilatation progressive de l’artère aboutissant à la constitution d’un anévrisme. La localisation la plus fréquente des anévrismes est l’aorte abdominale au dessous des artères rénales.
L’athérosclérose est fréquente, pathologie décrite depuis 1904 par Félix Marchand de Leipzig. Elle doit être différenciée de l’artériosclérose qui correspond à peu près au même phénomène de modification des artères sauf que ce sont les artères de petit calibre qui sont touchées et que le vieillissement en est le principal facteur de risque. La conjonction des deux explique le nombre croissant de sujets âgés atteints d’artérite mettant en jeu la vitalité d’un membre.

« Le cœur est une fine horlogerie dont le caprice nous mène infiniment loin, à condition qu'on sache lui témoigner la même délicatesse. » Saint-John Perse
L'athérome est la cause dominante de la majorité des affections cardio-vasculaires. Il s'agit d'un réel problème de santé publique :
• première cause de mortalité dans les pays occidentalisés, par insuffisance coronarienne et affections vasculaires cérébrales ;
• premier responsable des maladies et atteintes coronariennes ;
• cause majeure d'invalidité et de morbidité (insuffisance cardiaque, séquelles d'accidents vasculaires cérébraux (AVC), accidents ischémiques transitoires (AIT), artériopathie oblitérante des membres inférieurs, anévrysmes aortiques, insuffisances rénales et infarctus mésentériques.

(Plaque d'athérome d'une coupe de la carotide, avec bifurcation de la carotide commune en carotides internes et externes.)
L'athérosclérose est une réponse inflammatoire due à une lésion de l'endothélium d'une artère et non pas à une accumulation de molécules de LDL (cholestérol-LDL). Il n'y a aucun lien entre le cholestérol total, voire entre le LDL-cholestérol et l'apparition d'athérosclérose. Abaisser son taux de cholestérol est probablement une très mauvaise idée, spécialement lorsque cela est fait à l'aide de médicaments de la classe des statines. Il n'existe pas de « bon » ou de « mauvais » cholestérol : les deux molécules sont fondamentales pour le métabolisme humain du cholestérol.
Il y a de fortes probabilités que le cholestérol intervienne comme agent réparateur dans le processus de guérison d'une lésion. C'est l'oxydation du LDL-cholestérol et non pas la molécule elle-même qui cause l'athérosclérose, en plus de plusieurs autres facteurs. C'est une excellente raison pour changer son hygiène de vie et consommer plus d'antioxydants.
Athérosclérose et artérioscléroseDe façon générale, le terme « sclérose » désigne toute dégénérescence fibreuse d'un tissu ou d'un organe. Avec l'âge, les tissus qui constituent les artères perdent en partie leur élasticité et deviennent plus rigides. Le vieillissement des artères et des artérioles se nomme artériosclérose. Une des causes les plus fréquentes et les plus graves d'artériosclérose est l'athérosclérose, caractérisée par l'épaississement de la paroi artérielle, dû à la présence de plaques d'athérome, et pouvant conduire à l'obstruction de l'artère, ou thrombose. Les facteurs de risque coronarien ont tous été découverts et discutés dans de nombreuses grandes revues médicales par des experts bien connus de la spécialité, et cela depuis maintenant une décennie.Cependant, peu de solutions viables liées à l'identification des maladies du cœur parviennent à concrétiser des lignes directrices susceptibles d'améliorer les soins en matière de prévention primaire et secondaire des maladies cardio-vasculaires.

Pourquoi ?Au-delà des « sparadraps » que sont les statines ainsi que des chirurgies coronariennes qui ne corrigent guère le processus de la maladie sous-jacente, rien n'est fait en terme de prévention auprès du grand public pour agir sur les acteurs responsables des plaques d'athérome.
Qui sont les responsables des plaques d'athérome ?
Pourquoi les maladies coronariennes sont-elles les « tueurs n° 1 » dans le monde ?
Les plaques d'athérome sont des entités complexes constituées de nombreux composants : les cellules musculaires lisses, le calcium, les tissus conjonctifs, les globules blancs, le cholestérol et des acides gras. La prolifération des plaques peut se produire, non pas parce qu'il existe une élévation simple dans le sang du taux de cholestérol, mais en raison de mauvaises conditions physiologiques qui endommagent ou affaiblissent la structure de la paroi artérielle.
Ces facteurs sont aujourd'hui identifiables :

1. Une déficience en certains nutriments essentiels1
2. Un mauvais contrôle de la glycémie2
3. La fumée de la cigarette3
4. L'homocystéine4
5. Le stress psychologique5
6. L'épuisement de l'oxyde nitrique6
7. Un niveau de fer sanguin élevé7
8. Des infections microbiennes chroniques8
9. Les acides gras-trans9
10. Une consommation excessive d'hydrates de carbone raffinés10
11. Un déséquilibre du rapport oméga-3/oméga-611
 Tous ces facteurs se sont révélés avoir un effet athérogène ; rien à voir avec l'élévation du cholestérol sérique. Les dommages sur la paroi artérielle déclenchent un état inflammatoire afin de les réparer. Ce scénario d'intervention physiologique est bien accepté par la grande majorité des chercheurs en santé cardio-vasculaire, bien que beaucoup d'entre eux continuent à promouvoir l'hypothèse que le cholestérol LDL est impliqué dans le déclenchement ou l'aggravation de l'état inflammatoire qui finalement conduit aux maladies cardio-vasculaires ou à un AVC. Il y a peu de preuves à l'appui d'une telle affirmation. En réalité, le taux de cholestérol, comme d'autres composants, peut être présent dans la plaque d'athérome afin d'agir comme mécanisme de réparation.
Tous ces facteurs se sont révélés avoir un effet athérogène ; rien à voir avec l'élévation du cholestérol sérique. Les dommages sur la paroi artérielle déclenchent un état inflammatoire afin de les réparer. Ce scénario d'intervention physiologique est bien accepté par la grande majorité des chercheurs en santé cardio-vasculaire, bien que beaucoup d'entre eux continuent à promouvoir l'hypothèse que le cholestérol LDL est impliqué dans le déclenchement ou l'aggravation de l'état inflammatoire qui finalement conduit aux maladies cardio-vasculaires ou à un AVC. Il y a peu de preuves à l'appui d'une telle affirmation. En réalité, le taux de cholestérol, comme d'autres composants, peut être présent dans la plaque d'athérome afin d'agir comme mécanisme de réparation.Le cholestérol : un mytheLa théorie qui prévaut actuellement est que manger beaucoup de graisses saturées fait augmenter le « mauvais cholestérol » et que celui-ci, le LDL - qui n'est pas du cholestérol, cela dit en passant, mais une protéine qui transporte le cholestérol dans le sang - s'accumule avec le temps dans les artères (ce qui serait décrit comme l'athérosclérose, selon cette théorie) jusqu'à les obstruer suffisamment pour qu'un caillot éventuel s'y coince et empêche le sang de se rendre jusqu'au cœur, occasionnant une ischémie cardiaque. Cependant, ce n'est jamais l'athérosclérose qui provoque directement l'infarctus car, à partir d'environ 80 % d'obstruction, il y a angine de poitrine et la personne qui en souffre doit alors subir une angioplastie en milieu hospitalier.
 Or, les scientifiques savent depuis au moins les années 1960 que le cholestérol alimentaire n'a pratiquement pas d'effet sur le cholestérol sanguin. Cela a été reconfirmé encore il y a quelques années12.
Or, les scientifiques savent depuis au moins les années 1960 que le cholestérol alimentaire n'a pratiquement pas d'effet sur le cholestérol sanguin. Cela a été reconfirmé encore il y a quelques années12.Ce n'est que depuis peu de temps que certains nutritionnistes ont recommencé à dire que manger plus de deux œufs par semaine n'est pas vraiment préjudiciable à la santé. À la base, les graisses saturées étaient montrées du doigt car certaines d'entre elles ont tendance à augmenter le cholestérol sanguin.
Le ton utilisé par les médias populaires lorsqu'ils parlent du cholestérol et des acides gras saturés donne indéniablement l'impression que les scientifiques ont depuis longtemps établi que cette théorie (donc s.v.p. lire « hypothèse ») est fondée sur de véritables résultats scientifiques. Or, il est important de noter que dans la littérature scientifique la théorie du « Diet Heart » a été critiquée à maintes reprises par différents chercheurs ayant remarqué plusieurs incohérences dans la logique sous-jacente à cette idée et ne croyant pas en sa validité scientifique13.
Ce que représente le cholestérol selon les recherches du Dr Ravnskov
1. Le cholestérol n'est pas un poison mortel. C'est une substance indispensable aux cellules de tous les mammifères. On ne devrait pas parler de « bon » ou de « mauvais » cholestérol. Le stress, l'activité physique et des variations de poids peuvent modifier le taux du cholestérol dans le sang. Un niveau élevé de cholestérol n'est pas dangereux en soi, il peut être le reflet d'un mauvais état de santé, mais il peut aussi être tout à fait bénin.
2. Trop de cholestérol provoque de l'athérosclérose et donc des maladies coronariennes. Mais de nombreuses études ont montré que des personnes présentant un taux de cholestérol normal atteintes d'athérosclérose sont aussi nombreuses que celles dont le cholestérol est élevé.
3. L'organisme produit trois à quatre fois plus de cholestérol que l'on n'en mange. Vous produisez plus de cholestérol si vous en mangez moins, et vous produisez moins de cholestérol si vous en mangez plus. C'est pourquoi le régime dit « crétois » ne peut vraiment que très peu diminuer le cholestérol.
4. Trop de graisse animale et trop de cholestérol ne favorisent ni l'athérosclérose ni les infarctus. Plus de vingt études cliniques ont montré que les personnes qui ont eu un infarctus n'avaient pas consommé plus de graisse que les autres. Le degré d'athérosclérose observé à l'autopsie n'est pas lié au régime.
5. Seuls certains médicaments diminuent efficacement le cholestérol, mais ni la mortalité cardio-vasculaire ni la mortalité totale n'ont été réduites par des médicaments dont le seul effet est d'abaisser le taux de cholestérol. Au contraire, ces médicaments sont dangereux pour la santé et pourraient réduire l'espérance de vie.
6. Les statines (des médicaments qui abaissent le taux de cholestérol) préviennent effectivement les maladies cardio-vasculaires, ceci n'est pas dû à l'abaissement du cholestérol mais à la diminution de la CRP (inflammation). En revanche, elles augmentent le risque de cancer chez les rongeurs.
7. La plupart de ces faits ont été publiés dans des journaux et des ouvrages scientifiques depuis des dizaines d'années, mais ils sont rarement relayés au public par les tenants de l'idée régime/cœur.
8. Les médecins, ainsi que la plupart des scientifiques, ont été mal guidés parce que les résultats négatifs ou contradictoires sont systématiquement ignorés ou mal interprétés dans la presse scientifique.
Pour en savoir plus : lire l'ouvrage du Dr Ravnskov, "The Cholesterol Myths, ou bien, en français : "Cholestérol, mensonges et propagande, du Dr Michel de Lorgeril", cardiologue et chercheur au CNRS.
Le cholestérol ne cause pas l'athérosclérose
 Plusieurs médecins se sont intéressés, lors d'autopsies, à la corrélation entre le cholestérol sanguin et le niveau d'athérosclérose. Il est assez surprenant à la lecture de ces études de s'apercevoir qu'aucun lien significatif entre ces deux éléments n'ait jamais été découvert14 !
Plusieurs médecins se sont intéressés, lors d'autopsies, à la corrélation entre le cholestérol sanguin et le niveau d'athérosclérose. Il est assez surprenant à la lecture de ces études de s'apercevoir qu'aucun lien significatif entre ces deux éléments n'ait jamais été découvert14 !Les personnes présentant un taux faible de cholestérol souffrent tout autant d'athéro-sclérose que celles qui ont un taux élevé de cholestérol. Il n'y a aucun lien direct entre l'athérosclérose et le niveau de cholestérol sanguin.
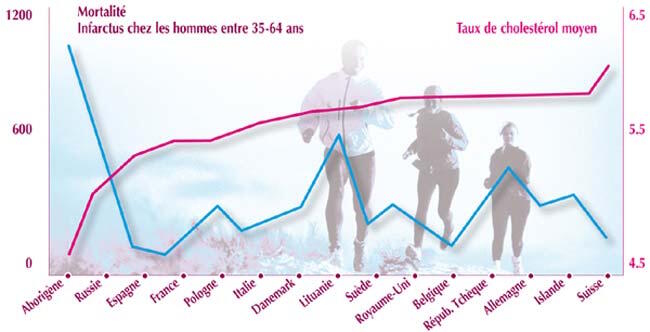
En 1994 ont été publiés les résultats d'une étude très importante : MONICA (MONItoring trends in CArdiovascular diseases), étude qui examinait la relation entre l'alimentation, les habitudes de vie et les décès causés par des maladies cardio-vasculaires 15. L'étude a débuté au début des années 1980, a impliqué vingt et un pays autour du globe et a compris dix millions d'hommes et de femmes âgés de 25 à 64 ans. Voici, sous forme de graphique, les résultats de la corrélation entre le cholestérol et le taux de mortalité par maladies cardio-vasculaires.
Il n'y a aucun lien entre le niveau de cholestérol sanguin et le taux de la mortalité causée par infarctus. Bien sûr, les médias ont été très discrets quant aux résultats qui ont découlé de cette étude et, par conséquent, peu de gens ont pu en prendre connaissance.
Stratégies de lutte contre la plaque d'athérome
Les recommandations nutritionnelles formulées par des organismes nationaux ou internationaux sont conçues pour fournir des informations pour la planification d'une alimentation qui va assurer aux personnes des besoins physiologiques primaires pour la croissance et les fonctions organiques (objectif nutritionnel), ainsi que pour une bonne santé générale (objectif de santé publique).
Bien que la connaissance des exigences minimales nutritionnelles afin d'éviter les symptômes de carence puisse être considérée comme bonne, il existe néanmoins un flou significatif en termes d'apport nutritionnel optimal afin de prévenir les maladies chroniques modernes.
De plus en plus d'études scientifiques sur l'optimisation de certains micro-nutriments et la santé sont disponibles mais, malheureusement, elles sont une priorité relativement faible dans le domaine de la recherche médicale. Bien que cela commence à changer.
En ce qui concerne la prévention de la plaque d'athérome, des stratégies sont actuellement disponibles afin de lutter contre les maladies coronariennes et les infarctus, fléaux numéro un en terme de mortalité aujourd'hui.
Le seul plan valable est le protocole de l'inhibition de la plaque d'athérome par l'hygiène de vie, la nutrition et la supplémentation.Stratégies pour le contrôle de l'augmentation de la plaque d'athérome
Stratégies de lutte contre la plaque d'athérome
Les recommandations nutritionnelles formulées par des organismes nationaux ou internationaux sont conçues pour fournir des informations pour la planification d'une alimentation qui va assurer aux personnes des besoins physiologiques primaires pour la croissance et les fonctions organiques (objectif nutritionnel), ainsi que pour une bonne santé générale (objectif de santé publique).
Bien que la connaissance des exigences minimales nutritionnelles afin d'éviter les symptômes de carence puisse être considérée comme bonne, il existe néanmoins un flou significatif en termes d'apport nutritionnel optimal afin de prévenir les maladies chroniques modernes.
De plus en plus d'études scientifiques sur l'optimisation de certains micro-nutriments et la santé sont disponibles mais, malheureusement, elles sont une priorité relativement faible dans le domaine de la recherche médicale. Bien que cela commence à changer.
En ce qui concerne la prévention de la plaque d'athérome, des stratégies sont actuellement disponibles afin de lutter contre les maladies coronariennes et les infarctus, fléaux numéro un en terme de mortalité aujourd'hui.
Le seul plan valable est le protocole de l'inhibition de la plaque d'athérome par l'hygiène de vie, la nutrition et la supplémentation.Stratégies pour le contrôle de l'augmentation de la plaque d'athérome
| Augmentation de la plaque | Stratégie alimentation/supplémentation | But recherché |
| Tension artérielle | L-Arginine, Vitamine D3, exercice, perte de poids, restriction glucidique, extraits de cacao, etc. | Normalisation : TA = 110/70 ; Pulsations 60 |
| Déficience en vitamine D3 | Supplémentation en D3 (cholécalciférol en gélules ou capsules) | Normalisation : 25(OH)D3 = 60 ng/ml |
| Présence de faible LDL | Élimination du gluten, restriction glucidique, niacine, vitamine D3, avoine. Jeûne intermittent, etc. | faible LDL moins de 10 % (faible LDL moins de 60 mg/dl) |
| Augmentation des triglycérides | Élimination du gluten, augmentation des bonnes graisses, doses élevées d'huiles de poissons, vitamine B3 (Niacine), etc. | TG < 60 mg/dl |
| HDL bas | Musculation, restriction glucidique, bon rapport omega 3/6, etc. | HDL 60 mg/dl ou plus |
| Lipoprotéine (a) | Niacine, doses élevées d'huile de poissons, restriction des glucides, L-carnitine, CoQ10, noix crues, DHEA, phytoestrogènes, omega 9. | Normalisation : Lp(a) moins de 30 mg/dl |
| Homocystéine | Vitamines B6, B12, acide folique, élimination du gluten, phytoestrogènes, etc. | Normalisation : Homocystéine moins de 8.0 |
| Fibrinogène | Aspirine, huiles de poissons, noix crues, restriction des glucides, exercice, arrêter de fumer, etc. | Normalisation |
| Dysrégulation du glucose, hyperinsulinémie, diabète de types 1 et 2 | Elimination du gluten, restriction des glucides, exercice, vitamine D3, dose élevée d'huiles de poissons, noix crues, magnésium, phytoestrogènes, etc. | Normalisation : avant repas glucose moins de 85 mg/dl ; insuline < 4 uIU/L ; A1C < 5.0 % |
| Syndrome métabolique (incluant obésité androïde, stéatose cardiaque, syndrome polykystique ovarien) | Élimination du gluten, restriction des glucides, exercice, vitamine D3, dose élevée d'huiles de poissons, noix crues, magnésium, supplément mitochondries (acétyl-L-carnitine, acide lipoïque…), etc. | Normalisation : ALT, AST < 20-40 |
| Déficience en œstrogènes | Œstrogènes, phytoestrogènes, vitamine D3, etc. | Optimisation |
| Déficience en testostérone | Testostérone optmisation, graisses saturées, vitamine D3, etc. | Optimisation |
| Déficience en anti-oxydants | Alimentation paléo/supplémentation en vitamine K2, C, E, A, D3, etc. | Optimisation |
| Dysfonctionnement thyroïdien | T4 + T3, vitamine D3, magnésium, calcium, fer, zinc, sélénium. | Normalisation : TSH 0.2 - 1.0 mIU/L, T4 totale < 8, T3 libre : < 3.3 |
| Stress oxydatif Inflammation | exercice physique, yoga, méditation, vitamines, phytothérapie (curcuma, boswellia…) amélioration du sommeil (quantité, qualité), réduction du stress psychique, dose élevée R-acide lipoïque, acétyl-L-carnitine, etc. | Normalisation : CRP moins de 1.0 |
| Maladie rénale chronique | Normalisation de la TA et du glucose, vitamine D3, dose élevée d'huiles de poissons, corriger Lp(a)/homocystéine, etc. | Normalisation : Cr moins de 0.8-1.0 Microalbuminurie moins de 10- 20 ug/mg |
| Facteurs génétiques | Hygiène de vie, nutrigénomique | Normalisation : expression des gènes |
| Autres risques cardio-vasculaires | Voir article | Normalisation |
Toutes les informations fournies ici le sont seulement à des fins éducatives, cet article ne crée pas une relation thérapeute-patient. L'information n'est pas destinée à se substituer à un avis médical professionnel, au diagnostic ou au traitement. Elle n'est pas destinée à soigner, diagnostiquer, guérir ou prévenir une maladie quelconque.----------------------------------------------------------------------------------
Références :
1. Klevay L. M. - 2004. Ischemic heart disease as deficiency disease. Cell. Mol. Biol. 50 : 877-884.
2. Eriello A., Motz E. 2004. Is oxidative stress the pathogenic mechanism underlying insulin resistance, diabetes and cardiovascular disease? The common soil hypothesis revisited. Artheriosclerosis, Thrombosis and Vascular Biology. 24:816-823.
3. Ambrose J. A., Barua J. S. - 2004. Pathophysiology of cigarette smoking and cardio-vascular disease : an update. Journal of the American College of Cardiology. 43:1731-1737.
4. Aguilar B., Rojas J. C., Collados M. T. - 2004. Metabolism of homeocysteine and its relationship with cardiovascular disease. Journal of Thrombology and Thrombolysis. 18 : 75-87.
5. Rozanski A., Blumenthal J. A., Kaplan J. - 1999. Impact of psychosocial factors on the pathogenesis of cardiovascular disease and implications for therapy. Circulation. 99 : 2192-2217.
6. Gnarro L. J., Napoli C. - 2005. Novel features of nitric oxide, endothelial nitric oxide synthase, and atherosclerosis. Current Diabetes Reports. 5 : 17-23.
7. Shah S. V., Alam M. G. - 2003. Role of iron in atherosclerosis. American Journal of Kidney Disease. 41 ; (3) supp. 1 : S80-S83
8. Muhlestein J. B., Anderson J. L. - 2003. Chronic infection and coronary artery disease. Cardiol. Clin. 21:333-362.) ;
Elland R. J., Ouellette S. P., Gieffers J. et al. - 2004. Chlamydia pneumoniae and atherosclerosis. Cell. Microbiol. 6:117-127.
9. Kummerow F. A., Zhou Q., Mahfouz M. M. - 1999. Effect of trans fatty acids on calcium influx into human arterial endothelial cells. American Journal of Clinical Nutrition. 70 : 832-838.
10. Ceriello A. et al. - 1998. Antioxidant defenses are reduced during oral glucose tolerance test in normal non-insulin-dependent subjects. European Journal of Clinical Investigation. 28 : 329-333.
11. Ceriello A. et al. - 1998. Antioxidant defenses are reduced during oral glucose tolerance test in normal non-insulin-dependent subjects. European Journal of Clinical Investigation. 28 : 329-333.
12. Hu F. B., et al. 1999. A prospective study of egg consumption and risk of cardio-vascular disease in men and women. JAMA. 281 : 1387-1394.
13. Mann V. G. 1977. Diet-Heart : End of an era. The New England Journal of Medicine. — Gordon, T. 1988. The Diet-Heart idea - outline of a history. The American Journal of Epidemiology. 127 (2) : 220-225. — Weinberg, S. L. 2004. The Diet-Heart hypothesis : a critique. Journal of the American College of Cardiology. 43 (5) : 731-733. — Werko, L. 2008. End of the road for the diet-heart theory? Scandinavian Cardiovascular Journal. 42 (4) : 250-255.
14. Landé K. E., Sperry W. M. 1936. Human atherosclerosis in relation to the cholesterol content of the blood. Archives of Pathology. 22 : 301-312. — Mathur K. S., et al. 1961. Serum cholesterol and atherosclerosis in man. Circulation. 23 : 847-852. — Paterson J. C., et al. 1963 Serum lipid levels and the severity of cornary and cerebral atherosclerosis in adequately nourished men, 60 to 69 years of age. Circulation. 23 : 847-852. — Marek Z., et al. Atherosclerosis and levels of serum cholesterol in post-mortem investigations. American Heart Journal. 63 : 768-774. — Cabin H. S., Roberts W. C. 1982. Relation of serum total cholesterol and triglyceride levels to the amount and extent of cornary arterial narrowing by atherosclerotic plaque in coronary heart disease. American Journal of Medicine. 73 : 227-234. — Médenez J., Tejada C. 1967. Relationship between serum lipids and aortic atherosclerotic lesions in sudden accidental deaths in Guatemala City. American Journal of Clinical Nutrition. 20:1113-1117.
15. 1993. Ecological analysis of the association between mortality and major risk factors of cardiovascular disease. The World Health Organization MONICA Project. International Journal of Epidemiology. June ; 23 (3) : 505-516.
1. Klevay L. M. - 2004. Ischemic heart disease as deficiency disease. Cell. Mol. Biol. 50 : 877-884.
2. Eriello A., Motz E. 2004. Is oxidative stress the pathogenic mechanism underlying insulin resistance, diabetes and cardiovascular disease? The common soil hypothesis revisited. Artheriosclerosis, Thrombosis and Vascular Biology. 24:816-823.
3. Ambrose J. A., Barua J. S. - 2004. Pathophysiology of cigarette smoking and cardio-vascular disease : an update. Journal of the American College of Cardiology. 43:1731-1737.
4. Aguilar B., Rojas J. C., Collados M. T. - 2004. Metabolism of homeocysteine and its relationship with cardiovascular disease. Journal of Thrombology and Thrombolysis. 18 : 75-87.
5. Rozanski A., Blumenthal J. A., Kaplan J. - 1999. Impact of psychosocial factors on the pathogenesis of cardiovascular disease and implications for therapy. Circulation. 99 : 2192-2217.
6. Gnarro L. J., Napoli C. - 2005. Novel features of nitric oxide, endothelial nitric oxide synthase, and atherosclerosis. Current Diabetes Reports. 5 : 17-23.
7. Shah S. V., Alam M. G. - 2003. Role of iron in atherosclerosis. American Journal of Kidney Disease. 41 ; (3) supp. 1 : S80-S83
8. Muhlestein J. B., Anderson J. L. - 2003. Chronic infection and coronary artery disease. Cardiol. Clin. 21:333-362.) ;
Elland R. J., Ouellette S. P., Gieffers J. et al. - 2004. Chlamydia pneumoniae and atherosclerosis. Cell. Microbiol. 6:117-127.
9. Kummerow F. A., Zhou Q., Mahfouz M. M. - 1999. Effect of trans fatty acids on calcium influx into human arterial endothelial cells. American Journal of Clinical Nutrition. 70 : 832-838.
10. Ceriello A. et al. - 1998. Antioxidant defenses are reduced during oral glucose tolerance test in normal non-insulin-dependent subjects. European Journal of Clinical Investigation. 28 : 329-333.
11. Ceriello A. et al. - 1998. Antioxidant defenses are reduced during oral glucose tolerance test in normal non-insulin-dependent subjects. European Journal of Clinical Investigation. 28 : 329-333.
12. Hu F. B., et al. 1999. A prospective study of egg consumption and risk of cardio-vascular disease in men and women. JAMA. 281 : 1387-1394.
13. Mann V. G. 1977. Diet-Heart : End of an era. The New England Journal of Medicine. — Gordon, T. 1988. The Diet-Heart idea - outline of a history. The American Journal of Epidemiology. 127 (2) : 220-225. — Weinberg, S. L. 2004. The Diet-Heart hypothesis : a critique. Journal of the American College of Cardiology. 43 (5) : 731-733. — Werko, L. 2008. End of the road for the diet-heart theory? Scandinavian Cardiovascular Journal. 42 (4) : 250-255.
14. Landé K. E., Sperry W. M. 1936. Human atherosclerosis in relation to the cholesterol content of the blood. Archives of Pathology. 22 : 301-312. — Mathur K. S., et al. 1961. Serum cholesterol and atherosclerosis in man. Circulation. 23 : 847-852. — Paterson J. C., et al. 1963 Serum lipid levels and the severity of cornary and cerebral atherosclerosis in adequately nourished men, 60 to 69 years of age. Circulation. 23 : 847-852. — Marek Z., et al. Atherosclerosis and levels of serum cholesterol in post-mortem investigations. American Heart Journal. 63 : 768-774. — Cabin H. S., Roberts W. C. 1982. Relation of serum total cholesterol and triglyceride levels to the amount and extent of cornary arterial narrowing by atherosclerotic plaque in coronary heart disease. American Journal of Medicine. 73 : 227-234. — Médenez J., Tejada C. 1967. Relationship between serum lipids and aortic atherosclerotic lesions in sudden accidental deaths in Guatemala City. American Journal of Clinical Nutrition. 20:1113-1117.
15. 1993. Ecological analysis of the association between mortality and major risk factors of cardiovascular disease. The World Health Organization MONICA Project. International Journal of Epidemiology. June ; 23 (3) : 505-516.
Par Bruno Lacroix
Physiologiste et Diplômé de nutrition et de micro-nutrition de l'Université de Dijon
Physiologiste et Diplômé de nutrition et de micro-nutrition de l'Université de Dijon
Quels sont les principaux traitements et leurs risques ?
Le principal traitement reste la prévention :
- arrêt du tabac
- développement de l’activité physique
- contrôle de la tension artérielle
- correction d’une dyslipidémie
- équilibre du diabète
- correction diététique de l’excès pondéral
Le traitement médical repose sur :
- Des antiagrégants plaquettaires comme l’aspirine à petites doses ou du clopidogrel ; ils sont sensés diminuer la constitution de caillots à partir d’une plaque d’athérome.
- Des statines pour normaliser (avec le régime pauvre en graisses) le taux de LDL cholestérol et des lipides.
- En cas d’HTA, des médicaments antihypertenseurs avec au premier rang les IEC (inhibiteurs de l’enzyme de conversion) et les calcium bloqueurs.
Le traitement est chirurgical ou endovasculaire en cas de risque vital, de gêne fonctionnelle importante ou de risque majeur mettant en jeu la vie d’un organe ou d’un membre.
Plusieurs techniques chirurgicales visent à restaurer la lumière artérielle ou à irriguer le territoire privé ou à supprimer l’anévrisme artériel.
- L’angioplastie ou dilatation endoluminale au moyen d’un ballonnet avec ou sans endoprothèse (stent) qui permet de corriger une sténose ou de recanaliser une oblitération artérielle courte.
- La désobstruction par endartériectomie qui consiste à enlever le bouchon d’athérome qui obstrue une artère en ne laissant que l’adventice.
- Le pontage, qui va « court circuiter » l’artère oblitérée en permettant le passage du sang depuis l’artère saine en amont jusqu’à l’artère perméable en aval, réalisé avec du matériel veineux, artériel ou prothétique.
En cas d’anévrisme deux techniques sont à disposition : soit le pontage en chirurgie classique supprimant l’anévrisme - soit l’endoprothèse couverte qui exclut l’anévrisme.
Dans tous les cas les risques doivent être comparés aux bénéfices de chaque technique et correctement exposés préalablement. Chaque acte doit être adapté à chaque cas en fonction du stade fonctionnel, de l’état général du patient et de son âge physiologique plus que légal.
No comments:
Post a Comment